Contenido
¿Qué es la diabetes?
La diabetes se produce cuando el cuerpo no es capaz de absorber el azúcar (glucosa) en sus células y utilizarlo como energía. Esto da lugar a una acumulación de azúcar extra en el torrente sanguíneo.
Una diabetes mal controlada puede tener graves consecuencias, ya que puede dañar una gran variedad de órganos y tejidos del cuerpo, como el corazón, los riñones, los ojos y los nervios.
¿Por qué es alto mi nivel de glucosa en sangre? ¿Cómo se produce esto?
El proceso de la digestión incluye la descomposición de los alimentos en diferentes fuentes de nutrientes. Cuando comemos hidratos de carbono (por ejemplo, pan, arroz, pasta), el cuerpo los descompone en azúcar (glucosa). Cuando la glucosa está en el torrente sanguíneo, necesita ayuda -una «llave»- para llegar a su destino final, que es el interior de las células del cuerpo (las células constituyen los tejidos y órganos del cuerpo). Esta ayuda o «llave» es la insulina.
La insulina es una hormona producida por el páncreas, un órgano situado detrás del estómago. El páncreas libera insulina en el torrente sanguíneo. La insulina actúa como la «llave» que abre la «puerta» de la pared celular, lo que permite que la glucosa entre en las células del cuerpo. La glucosa proporciona el «combustible» o la energía que los tejidos y órganos necesitan para funcionar correctamente.
Si tiene diabetes:
- Su páncreas no produce insulina o no produce suficiente insulina.
- El páncreas produce insulina, pero las células del cuerpo no responden a ella y no pueden utilizarla como debería.
Si la glucosa no puede entrar en las células del cuerpo, se queda en el torrente sanguíneo y el nivel de glucosa en sangre aumenta.
¿Cuáles son los diferentes tipos de diabetes?
Los tipos de diabetes son:
- Diabetes de tipo 1: Este tipo es una enfermedad autoinmune, lo que significa que el cuerpo se ataca a sí mismo. En este caso, se destruyen las células productoras de insulina del páncreas. Hasta el 10% de las personas que padecen diabetes tienen el tipo 1. Suele diagnosticarse en niños y adultos jóvenes (pero puede desarrollarse a cualquier edad). Antes era más conocida como diabetes «juvenil». Las personas con diabetes de tipo 1 necesitan administrarse insulina todos los días. Por eso también se llama diabetes insulinodependiente.
- Diabetes de tipo 2: En este tipo, el organismo no produce suficiente insulina o las células del cuerpo no responden normalmente a la insulina. Es el tipo de diabetes más común. Hasta el 95% de las personas con diabetes tienen el tipo 2. Suele darse en personas de mediana y avanzada edad. Otros nombres comunes para el tipo 2 son diabetes de inicio en la edad adulta y diabetes resistente a la insulina. Puede que tus padres o abuelos la llamaran «tener un toque de azúcar».
- Prediabetes: Este tipo es la etapa anterior a la diabetes de tipo 2. Sus niveles de glucosa en sangre son más altos de lo normal, pero no lo suficientemente altos como para que se le diagnostique oficialmente diabetes de tipo 2.
- Diabetes gestacional: Este tipo se desarrolla en algunas mujeres durante el embarazo. La diabetes gestacional suele desaparecer después del embarazo. Sin embargo, si tienes diabetes gestacional, tienes un mayor riesgo de desarrollar diabetes de tipo 2 más adelante.
Los tipos de diabetes menos comunes son:
- Síndromes de diabetes monogénica: Se trata de formas hereditarias poco frecuentes de diabetes que representan hasta el 4% de todos los casos. Algunos ejemplos son la diabetes neonatal y la diabetes de la madurez en los jóvenes.
- Diabetes relacionada con la fibrosis quística: Se trata de una forma de diabetes específica de las personas con esta enfermedad.
- Diabetes inducida por fármacos o sustancias químicas: Los ejemplos de este tipo ocurren después de un trasplante de órganos, tras el tratamiento del VIH/SIDA o están asociados al uso de esteroides glucocorticoides.
La diabetes insípida es una afección muy rara que hace que los riñones produzcan una gran cantidad de orina.
¿Qué tan común es la diabetes?
Unos 34,2 millones de personas de todas las edades -alrededor de 1 de cada 10- tienen diabetes en EE.UU. Unos 7,3 millones de adultos mayores de 18 años (alrededor de 1 de cada 5) desconocen que tienen diabetes (algo menos del 3% de todos los adultos estadounidenses). El número de personas diagnosticadas de diabetes aumenta con la edad. Más del 26% de los adultos de 65 años o más (aproximadamente 1 de cada 4) tienen diabetes.
¿Quién padece diabetes? ¿Cuáles son los factores de riesgo?
Los factores que aumentan el riesgo difieren en función del tipo de diabetes que se acabe desarrollando.
Los factores de riesgo de la diabetes de tipo 1 incluyen:
- Tener antecedentes familiares (padre o hermano) de diabetes de tipo 1.
- Lesión en el páncreas (por ejemplo, por una infección, un tumor, una operación o un accidente).
- Presencia de autoanticuerpos (anticuerpos que atacan por error los tejidos u órganos de su propio cuerpo).
- Estrés físico (como una operación o una enfermedad).
- Exposición a enfermedades causadas por virus.
Los factores de riesgo de la prediabetes y la diabetes de tipo 2 son los siguientes
- Antecedentes familiares (padre o hermano) de prediabetes o diabetes de tipo 2.
- Ser afroamericano, hispano, nativo americano, de raza asiática o de las islas del Pacífico.
- Tener sobrepeso.
- Tener la presión arterial alta.
- Tener el colesterol HDL (el colesterol «bueno») bajo y el nivel de triglicéridos alto.
- Ser físicamente inactivo.
- Tener 45 años o más.
- Tener diabetes gestacional o dar a luz a un bebé que pese más de 9 libras.
- Tener el síndrome de ovario poliquístico.
- Tener antecedentes de enfermedad cardíaca o de accidente cerebrovascular.
- Ser fumador.
Los factores de riesgo de la diabetes gestacional son
- Antecedentes familiares (padre o hermano) de prediabetes o diabetes de tipo 2.
- Ser afroamericano, hispano, nativo americano o asiático-americano.
- Tener sobrepeso antes del embarazo.
- Ser mayor de 25 años.
Síntomas y causas
¿Qué causa la diabetes?
La causa de la diabetes, independientemente del tipo, es tener demasiada glucosa circulando en el torrente sanguíneo. Sin embargo, la razón por la que los niveles de glucosa en sangre son elevados difiere según el tipo de diabetes.
- Causas de la diabetes de tipo 1: Se trata de una enfermedad del sistema inmunitario. El organismo ataca y destruye las células productoras de insulina del páncreas. Sin insulina que permita la entrada de glucosa en las células, la glucosa se acumula en el torrente sanguíneo. Los genes también pueden desempeñar un papel en algunos pacientes. Además, un virus puede desencadenar el ataque del sistema inmunitario.
- Causa de la diabetes de tipo 2 y de la prediabetes: Las células de su cuerpo no permiten que la insulina funcione como debería para que la glucosa entre en sus células. Las células de tu cuerpo se han vuelto resistentes a la insulina. Su páncreas no puede seguir el ritmo y producir suficiente insulina para superar esta resistencia. Los niveles de glucosa aumentan en el torrente sanguíneo.
- Diabetes gestacional: Las hormonas producidas por la placenta durante el embarazo hacen que las células de tu cuerpo sean más resistentes a la insulina. El páncreas no puede producir suficiente insulina para superar esta resistencia. Queda demasiada glucosa en el torrente sanguíneo.
¿Cuáles son los síntomas de la diabetes?
Los síntomas de la diabetes incluyen:
- Aumento de la sed.
- Sensación de debilidad y cansancio.
- Visión borrosa.
- Adormecimiento u hormigueo en las manos o los pies.
- Llagas o cortes de cicatrización lenta.
- Pérdida de peso no planificada.
- Orinar con frecuencia.
- Frecuentes infecciones inexplicables.
- Boca seca.
Otros síntomas
- En las mujeres: Piel seca y con picores, y frecuentes infecciones por hongos o del tracto urinario.
- En los hombres: Disminución del deseo sexual, disfunción eréctil, disminución de la fuerza muscular.
Síntomas de la diabetes de tipo 1: Los síntomas pueden desarrollarse rápidamente, en unas pocas semanas o meses. Los síntomas comienzan cuando se es joven, de niño, adolescente o adulto joven. Otros síntomas son las náuseas, los vómitos o los dolores de estómago y las infecciones por hongos o del tracto urinario.
Síntomas de la diabetes de tipo 2 y de la prediabetes: Es posible que no tenga ningún síntoma o que no los note, ya que se desarrollan lentamente a lo largo de varios años. Los síntomas suelen empezar a desarrollarse en la edad adulta, pero la prediabetes y la diabetes de tipo 2 están aumentando en todos los grupos de edad.
Diabetes gestacional: Normalmente no notará síntomas. Su obstetra le hará una prueba de diabetes gestacional entre las semanas 24 y 28 del embarazo.
¿Cuáles son las complicaciones de la diabetes?
Si el nivel de glucosa en sangre se mantiene alto durante un periodo de tiempo prolongado, los tejidos y órganos del cuerpo pueden resultar gravemente dañados. Algunas complicaciones pueden poner en peligro la vida con el tiempo.
Las complicaciones incluyen:
- Problemas cardiovasculares, como la enfermedad de las arterias coronarias, el dolor de pecho, el infarto de miocardio, el derrame cerebral, la hipertensión arterial, el colesterol alto y la aterosclerosis (estrechamiento de las arterias).
- Daño nervioso (neuropatía) que provoca entumecimiento y hormigueo que comienza en los dedos de los pies o de las manos y luego se extiende.
- Daño renal (nefropatía) que puede conducir a la insuficiencia renal o a la necesidad de diálisis o trasplante.
- Daños oculares (retinopatía) que pueden provocar ceguera; cataratas, glaucoma.
- Daños en los pies, incluyendo daños en los nervios, mala circulación sanguínea y mala cicatrización de cortes y llagas.
- Infecciones de la piel.
- Disfunción eréctil.
- Pérdida de audición.
- Depresión.
- Demencia.
- Problemas dentales.
Complicaciones de la diabetes gestacional:
En la madre: Preeclampsia (presión arterial alta, exceso de proteínas en la orina, hinchazón de piernas/pies), riesgo de diabetes gestacional durante futuros embarazos y riesgo de diabetes más adelante.
En el recién nacido: peso al nacer superior al normal, bajo nivel de azúcar en sangre (hipoglucemia), mayor riesgo de desarrollar diabetes de tipo 2 con el tiempo y muerte poco después del nacimiento.
Diagnóstico y pruebas
Diagnóstico de la diabetes
¿Cómo se diagnostica la diabetes?
La diabetes se diagnostica y gestiona comprobando el nivel de glucosa en un análisis de sangre. Hay tres pruebas que pueden medir su nivel de glucosa en sangre: la prueba de glucosa en ayunas, la prueba de glucosa aleatoria y la prueba A1c.
- Prueba de glucosa plasmática en ayunas: Esta prueba se realiza mejor por la mañana después de un ayuno de ocho horas (no comer ni beber nada, excepto sorbos de agua).
- Prueba aleatoria de glucosa en plasma: Esta prueba puede realizarse en cualquier momento sin necesidad de estar en ayunas.
- Prueba A1c: Esta prueba, también llamada HbA1C o prueba de hemoglobina glicosilada, proporciona su nivel medio de glucosa en sangre durante los últimos dos o tres meses. Esta prueba mide la cantidad de glucosa unida a la hemoglobina, la proteína de los glóbulos rojos que transporta el oxígeno. No es necesario estar en ayunas antes de esta prueba.
- Prueba de tolerancia oral a la glucosa: En esta prueba, primero se mide el nivel de glucosa en sangre tras un ayuno nocturno. A continuación, se toma una bebida azucarada. A continuación, se comprueba el nivel de glucosa en sangre a las horas uno, dos y tres.
| Tipo de prueba | Normal (mg/dL) |
Prediabetes (mg/dL) |
Diabetes (mg/dL) |
|---|---|---|---|
| Prueba de glucosa en ayunas |
Menos del 100 | 100-125 | 126 o superior |
| Prueba de glucosa aleatoria (en cualquier momento) |
Menos de 140 | 140-199 | 200 o más |
| Prueba A1c | Menos del 5,7%. | 5.7 – 6.4% | 6,5% o más |
| Prueba de tolerancia a laglucosa oral | Menos de 140 | 140-199 | 200 o más |
Pruebas de diabetes gestacional: Existen dos pruebas de glucosa en sangre si estás embarazada. En la prueba de provocación con glucosa, se bebe un líquido azucarado y se comprueba el nivel de glucosa una hora después. No es necesario estar en ayunas antes de esta prueba. Si esta prueba muestra un nivel de glucosa más alto de lo normal (más de 140 ml/dL), se realizará a continuación una prueba de tolerancia a la glucosa oral (como se ha descrito anteriormente).
Diabetes de tipo 1: Si su proveedor de atención médica sospecha que tiene diabetes de tipo 1, se recogerán y analizarán muestras de sangre y orina. La sangre se analiza en busca de autoanticuerpos (una señal autoinmune de que su cuerpo se está atacando a sí mismo). En la orina se comprueba la presencia de cetonas (un signo de que el cuerpo está quemando grasa como fuente de energía). Estos signos indican la existencia de diabetes de tipo 1.

¿Quién debe hacerse la prueba de la diabetes?
Si tiene síntomas o factores de riesgo de diabetes, debe hacerse la prueba. Cuanto antes se detecte la diabetes, antes se podrá empezar a tratarla y se podrán reducir o prevenir las complicaciones. Si un análisis de sangre determina que tiene prediabetes, usted y su profesional sanitario pueden trabajar juntos para realizar cambios en el estilo de vida (por ejemplo, pérdida de peso, ejercicio, dieta saludable) para prevenir o retrasar el desarrollo de la diabetes de tipo 2.
Asesoramiento adicional de pruebas específicas en función de los factores de riesgo:
- Pruebas para detectar la diabetes de tipo 1: Prueba en niños y adultos jóvenes con antecedentes familiares de diabetes. Con menor frecuencia, los adultos mayores también pueden desarrollar diabetes de tipo 1. Por lo tanto, es importante realizar pruebas en los adultos que acuden al hospital y a los que se les detecta una cetoacidosis diabética. La cetoacidosis es una complicación peligrosa que puede ocurrir en personas con diabetes de tipo 1.
- Pruebas para detectar la diabetes de tipo 2: Hacer pruebas a los adultos de 45 años o más, a los que tienen entre 19 y 44 años que tienen sobrepeso y uno o más factores de riesgo, a las mujeres que han tenido diabetes gestacional, a los niños de entre 10 y 18 años que tienen sobrepeso y al menos dos factores de riesgo de diabetes de tipo 2.
- Diabetes gestacional: Realice la prueba a todas las mujeres embarazadas que hayan tenido un diagnóstico de diabetes. Realice la prueba a todas las mujeres embarazadas entre las semanas 24 y 28 de su embarazo. Si tiene otros factores de riesgo de diabetes gestacional, su obstetra puede hacerle la prueba antes.
Gestión y tratamiento
Gestión de la diabetes
¿Cómo se controla la diabetes?
La diabetes afecta a todo el cuerpo. Para controlar la diabetes de la mejor manera posible, deberá tomar medidas para mantener sus factores de riesgo bajo control y dentro del rango normal, incluyendo:
- Mantenga sus niveles de glucosa en sangre lo más cerca posible de lo normal siguiendo un plan de alimentación, tomando la medicación prescrita y aumentando su nivel de actividad.
- Mantenga sus niveles de colesterol en sangre (niveles de HDL y LDL) y de triglicéridos lo más cerca posible de los rangos normales.
- Controle su presión arterial. Su presión arterial no debe ser superior a 140/90 mmHg.
Usted tiene las claves para controlar su diabetes:
- Planificar lo que se come y seguir un plan de alimentación saludable. Siga una dieta mediterránea (verduras, cereales integrales, legumbres, frutas, grasas saludables y poco azúcar) o una dieta Dash. Estas dietas son muy nutritivas y fibrosas y bajas en grasas y calorías. Acude a un dietista titulado para que te ayude a entender la nutrición y la planificación de las comidas.
- Hacer ejercicio con regularidad. Intenta hacer ejercicio al menos 30 minutos la mayoría de los días de la semana. Camine, nade o encuentre alguna actividad que le guste.
- Perder peso si tiene sobrepeso. Trabaje con su equipo de salud para desarrollar un plan de pérdida de peso.
- Tomar la medicación y la insulina, si se prescribe, y seguir de cerca las recomendaciones sobre cómo y cuándo tomarla.
- Controlar los niveles de glucosa en sangre y de presión arterial en casa.
- Acudir a las citas con los profesionales sanitarios y realizar las pruebas de laboratorio que le indique su médico.
- Dejar de fumar (si fuma).
Usted tiene mucho control -en el día a día- en la gestión de su diabetes.
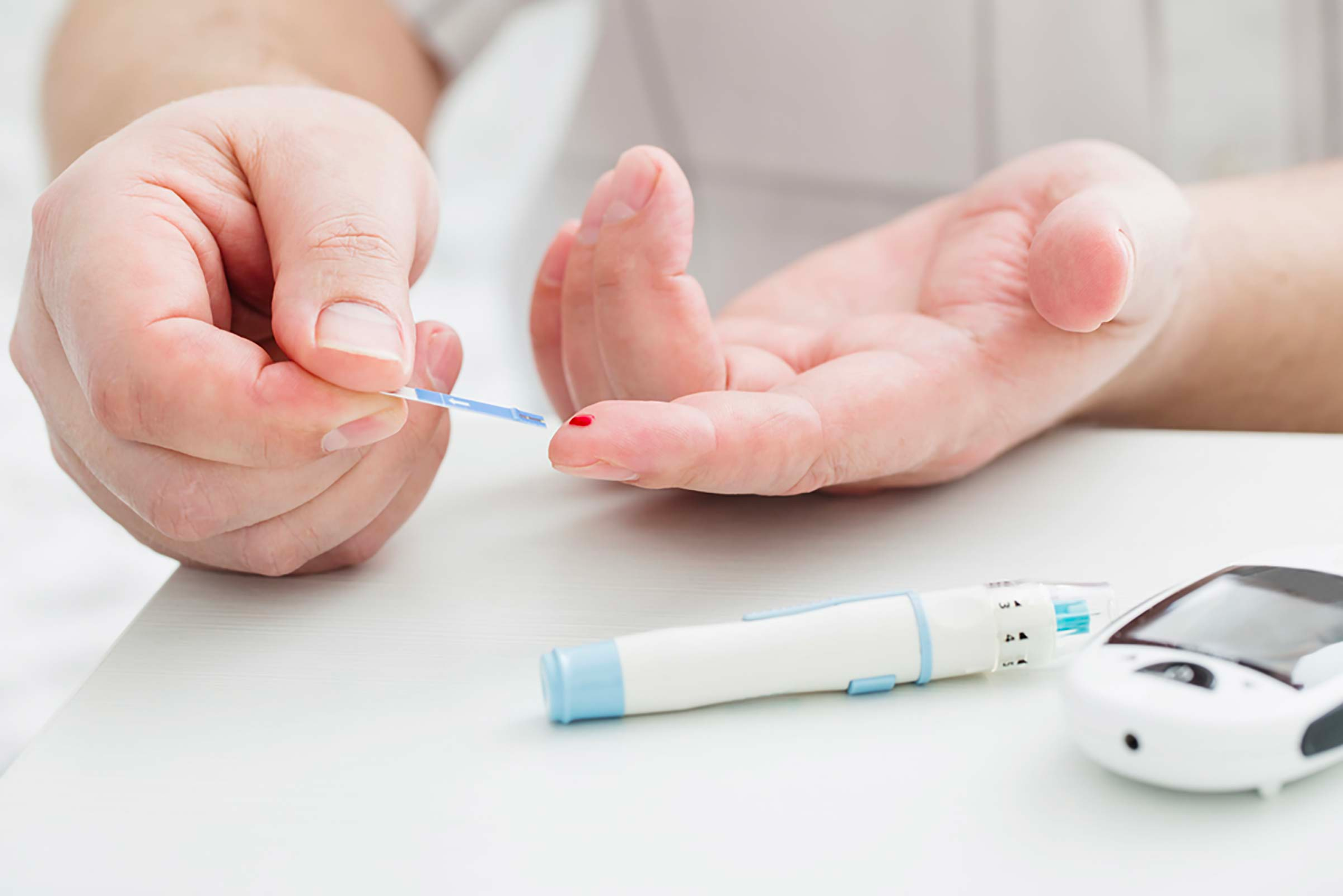
¿Cómo puedo comprobar mi nivel de glucosa en sangre? ¿Por qué es importante?
Medir el nivel de glucosa en sangre es importante porque los resultados ayudan a orientar las decisiones sobre lo que se debe comer, la actividad física y los ajustes o adiciones de medicación e insulina necesarios.
La forma más habitual de comprobar el nivel de glucosa en sangre es con un medidor de glucosa en sangre. Con esta prueba, usted se pincha un lado del dedo, aplica la gota de sangre a una tira reactiva, inserta la tira en el medidor y éste mostrará su nivel de glucosa en ese momento. Su profesional sanitario le indicará la frecuencia con la que deberá comprobar su nivel de glucosa.
¿Qué es la monitorización continua de la glucosa?
Los avances tecnológicos nos han proporcionado otra forma de controlar los niveles de glucosa. La monitorización continua de la glucosa utiliza un diminuto sensor insertado bajo la piel. No es necesario pincharse el dedo. En su lugar, el sensor mide su glucosa y puede mostrar los resultados en cualquier momento del día o de la noche. Pregunte a su médico sobre los monitores continuos de glucosa para ver si es una opción para usted.
¿Cuál debe ser mi nivel de glucosa en sangre?
Pregunte a su equipo sanitario cuál debe ser su nivel de glucosa en sangre. Es posible que tengan un rango objetivo específico para usted. Sin embargo, en general, la mayoría de las personas intentan mantener sus niveles de glucosa en sangre dentro de estos objetivos:
- Antes de una comida: entre 80 y 130 mg/dL.
- Aproximadamente dos horas después del inicio de una comida: menos de 180 mg/dL.
¿Qué ocurre si mi nivel de glucosa en sangre es bajo?
Tener un nivel de glucosa en sangre inferior al rango normal (normalmente por debajo de 70 mg/dL) se llama hipoglucemia. Se trata de una señal de que su cuerpo le avisa de que necesita azúcar.
Los síntomas que puede experimentar si tiene hipoglucemia incluyen:
- Debilidad o temblores.
- Piel húmeda, sudoración.
- Latidos rápidos.
- Mareos.
- Hambre repentina.
- Confusión.
- Piel pálida.
- Adormecimiento de la boca o la lengua.
- Irritabilidad, nerviosismo.
- Inestabilidad.
- Pesadillas, malos sueños, sueño inquieto.
- Visión borrosa.
- Dolores de cabeza, convulsiones.
Podría desmayarse si no se controla la hipoglucemia.
¿Qué ocurre si mi nivel de glucosa en sangre es alto?
Si tiene demasiada glucosa en la sangre, padece una afección denominada hiperglucemia. La hiperglucemia se define como:
- Un nivel de glucosa en sangre superior a 125 mg/dL en estado de ayuno (sin comer ni beber durante al menos ocho horas).
- Un nivel de glucosa en sangre superior a 180 mg/dL una o dos horas después de comer.
¿Cómo se trata la diabetes?
El tratamiento de la diabetes depende del tipo de diabetes, del grado de control de los niveles de glucosa en sangre y de las demás enfermedades existentes.
- Diabetes de tipo 1: Si tienes este tipo, debes inyectarte insulina todos los días. Su páncreas ya no produce insulina.
- Diabetes de tipo 2: Si tiene este tipo, sus tratamientos pueden incluir medicamentos (tanto para la diabetes como para las afecciones que son factores de riesgo de diabetes), insulina y cambios en el estilo de vida, como perder peso, elegir alimentos saludables y ser más activo físicamente.
- Prediabetes: Si tiene prediabetes, el objetivo es evitar que evolucione hacia la diabetes. Los tratamientos se centran en los factores de riesgo tratables, como la pérdida de peso mediante una dieta saludable (como la dieta mediterránea) y el ejercicio (al menos cinco días a la semana durante 30 minutos). Muchas de las estrategias utilizadas para prevenir la diabetes son las mismas que se recomiendan para tratarla (véase la sección de prevención de este artículo).
- Diabetes gestacional: Si tiene este tipo y su nivel de glucosa no es demasiado alto, su tratamiento inicial puede consistir en modificar su dieta y hacer ejercicio físico con regularidad. Si el objetivo sigue sin cumplirse o su nivel de glucosa es muy alto, su equipo sanitario puede empezar a administrarle medicamentos o insulina.
Los medicamentos orales y la insulina actúan de una de estas maneras para tratar la diabetes:
- Estimula el páncreas para que produzca y libere más insulina.
- Ralentiza la liberación de glucosa del hígado (la glucosa extra se almacena en el hígado).
- Bloquea la descomposición de los hidratos de carbono en el estómago o los intestinos para que los tejidos sean más sensibles (reaccionen mejor) a la insulina.
- Ayuda a eliminar la glucosa del cuerpo mediante el aumento de la orina.
¿Qué medicamentos orales están aprobados para tratar la diabetes?
La Administración de Alimentos y Medicamentos ha aprobado más de 40 medicamentos para el tratamiento de la diabetes. Revisar todos estos fármacos está fuera del alcance de este artículo. En su lugar, repasaremos brevemente las principales clases de medicamentos disponibles, cómo funcionan y presentaremos los nombres de algunos medicamentos de cada clase. Su equipo sanitario decidirá si la medicación es adecuada para usted. En caso afirmativo, decidirá qué medicamento(s) específico(s) es(son) mejor(es) para tratar su diabetes.
Las clases de medicamentos para la diabetes incluyen:
- Sulfonilureas: Estos fármacos reducen la glucosa en sangre haciendo que el páncreas libere más insulina. Algunos ejemplos son la glimepirida (Amaryl®), la glipizida (Glucotrol®) y la gliburida (Micronase®, DiaBeta®).
- Glinidas (también llamadas meglitinidas): Estos fármacos reducen la glucosa en sangre haciendo que el páncreas libere más insulina. Algunos ejemplos son la repaglinida (Prandin®) y la nateglinida (Starlix®).
- Biguanidas: Estos fármacos reducen la cantidad de glucosa que produce el hígado. También mejoran el funcionamiento de la insulina en el organismo y ralentizan la conversión de los carbohidratos en azúcar. El ejemplo es la metformina (Glucophage®).
- Inhibidores de la alfa-glucosidasa: Estos fármacos reducen la glucosa en sangre al retrasar la descomposición de los hidratos de carbono y reducir la absorción de la glucosa en el intestino delgado. Un ejemplo es la acarbosa (Precose®).
- Tiazolidinedionas: Estos fármacos mejoran el funcionamiento de la insulina en el organismo permitiendo que entre más glucosa en los músculos, la grasa y el hígado. Algunos ejemplos son la pioglitazona (Actos®) y la rosiglitazona (Avandia®).
- Análogos del GLP-1 (también llamados miméticos de la incretina o agonistas del receptor del péptido-1 similar al glucagón): Estos fármacos aumentan la liberación de insulina, reducen la liberación de glucosa del hígado tras las comidas y retrasan el vaciado de los alimentos del estómago. Algunos ejemplos son exenatida (Byetta®), liraglutida (Victoza®), albiglutida (Tanzeum®), semaglutida (Rybelsus®) y dulaglutida (Trulicity®).
- Inhibidores de la DPP-4 (también llamados inhibidores de la dipeptidil peptidasa-4): Estos fármacos ayudan al páncreas a liberar más insulina después de las comidas. También reducen la cantidad de glucosa liberada por el hígado. Algunos ejemplos son alogliptina (Nesina®), sitagliptina (Januvia®), saxagliptina (Onglyza®) y linagliptina (Tradjenta®).
- Inhibidores del SGLT2 (también llamados inhibidores del cotransportador de sodio-glucosa 2): Estos fármacos actúan sobre los riñones para eliminar la glucosa del organismo a través de la orina. Algunos ejemplos son la canagliflozina (Invokana®), la dapagliflozina (Farxiga®) y la empagliflozina (Jardiance®).
- Secuestrantes de ácidos biliares: Estos fármacos reducen los niveles de colesterol y azúcar en sangre. Algunos ejemplos son el colestipol (Colestid®), la colestiramina (Questran®) y el colesevelam (Welchol®).
- Agonista de la dopamina: Este medicamento reduce la cantidad de glucosa liberada por el hígado. Un ejemplo es la bromocriptina (Cyclocet®).
Muchos medicamentos orales para la diabetes pueden utilizarse en combinación o con insulina para lograr el mejor control de la glucemia. Algunos de estos medicamentos están disponibles como combinación de dos medicamentos en un solo comprimido. Otros están disponibles como medicamentos inyectables, por ejemplo, el agonista del GLP-1 semaglutida (Ozempic®) y lixisenatida (Adlyxin®).
Tome siempre sus medicamentos exactamente como se los ha recetado su médico. Comente con ellos sus dudas y preocupaciones específicas.

¿Qué medicamentos con insulina están aprobados para tratar la diabetes?
Hay muchos tipos de insulina para la diabetes. Si necesita insulina, su equipo sanitario le explicará los distintos tipos y si deben combinarse con medicamentos orales. A continuación se ofrece un breve repaso de los tipos de insulina.
- Insulinas de acción rápida: Estas insulinas se toman 15 minutos antes de las comidas, alcanzan su punto máximo (cuando mejor baja la glucosa en sangre) a una hora y actúan durante otras dos o cuatro horas. Algunos ejemplos son la insulina glulisina (Apidra®), la insulina lispro (Humalog®) y la insulina aspart (NovoLog®).
- Insulinas de acción corta: Estas insulinas tardan unos 30 minutos en llegar al torrente sanguíneo, alcanzan su efecto máximo en dos o tres horas y duran de tres a seis horas. Un ejemplo es la insulina regular (Humulin R®).
- Insulinas de acción intermedia: Estas insulinas llegan al torrente sanguíneo entre dos y cuatro horas, alcanzan su punto máximo entre cuatro y 12 horas y funcionan hasta 18 horas. Un ejemplo en la NPH.
- Insulinas de acción prolongada: Estas insulinas actúan para mantener el azúcar en sangre estable durante todo el día. Normalmente, estas insulinas duran unas 18 horas. Algunos ejemplos son la insulina glargina (Basaglar®, Lantus®, Toujeo®), la insulina detemir (Levemir®) y la insulina degludec (Tresiba®).
Hay insulinas que son una combinación de diferentes insulinas. También hay insulinas que se combinan con un medicamento agonista del receptor GLP-1 (por ejemplo, Xultophy®, Soliqua®).
¿Cómo se administra la insulina? ¿De cuántas formas diferentes se puede administrar la insulina?
La insulina está disponible en varios formatos diferentes. Usted y su profesional sanitario decidirán qué método de administración es el más adecuado para usted en función de sus preferencias, su estilo de vida, sus necesidades de insulina y su plan de seguros. He aquí un rápido repaso de los tipos disponibles.
- Aguja y jeringa: Con este método, introducirás una aguja en un frasco de insulina, retirarás la jeringa y llenarás la aguja con la dosis adecuada de insulina. Te inyectarás la insulina en el vientre o en el muslo, en las nalgas o en la parte superior del brazo, rotando los puntos de inyección. Es posible que tengas que ponerte una o más inyecciones al día para mantener tu nivel de glucosa en sangre objetivo.
- Pluma de insulina: Este dispositivo tiene el aspecto de un bolígrafo con tapa. Vienen precargados con insulina o con cartuchos de insulina que se insertan y sustituyen después de su uso.
- Bomba de insulina: Las bombas de insulina son pequeños dispositivos informatizados, del tamaño de un teléfono móvil pequeño, que se llevan en el cinturón, en el bolsillo o bajo la ropa. Administran insulina de acción rápida las 24 horas del día a través de un pequeño tubo flexible llamado cánula. La cánula se introduce bajo la piel con una aguja. Después se retira la aguja, dejando sólo el tubo flexible bajo la piel. La cánula se sustituye cada dos o tres días. Otro tipo de bomba de insulina se adhiere directamente a la piel y no utiliza tubos.
- Páncreas artificial (también llamado sistema de administración de insulina de circuito cerrado): Este sistema utiliza una bomba de insulina conectada a un monitor continuo de glucosa. El monitor comprueba los niveles de glucosa en sangre cada cinco minutos y, a continuación, la bomba administra la dosis de insulina necesaria.
- Inhalador de insulina: Los inhaladores le permiten inhalar polvo a través de un dispositivo inhalador que se introduce en la boca. La insulina se inhala en los pulmones y luego se absorbe en el torrente sanguíneo. Los inhaladores sólo están aprobados para su uso en adultos con diabetes de tipo 1 o 2.
- Puerto de inyección de insulina: Este método de administración implica la colocación de un tubo corto en el tejido bajo la piel. El puerto se mantiene en su sitio con un parche adhesivo. Se utiliza una aguja y una jeringa o una pluma de insulina y se inyecta la insulina a través de este puerto. El puerto se cambia cada pocos días. El puerto proporciona un único lugar de inyección en lugar de tener que rotar los lugares de inyección.
- Inyector de chorro: Se trata de un método de administración sin aguja que utiliza alta presión para enviar un fino chorro de insulina a través de la piel.
¿Existen otras opciones de tratamiento para la diabetes?
Sí, hay dos tipos de trasplantes que pueden ser una opción para un número selecto de pacientes con diabetes de tipo 1. Un trasplante de páncreas es posible. Sin embargo, recibir un trasplante de órgano requiere tomar medicamentos inmunosupresores durante el resto de la vida y lidiar con los efectos secundarios de estos medicamentos. Sin embargo, si el trasplante tiene éxito, es probable que pueda dejar de tomar insulina.
Otro tipo de trasplante es el de islotes pancreáticos. En este trasplante, se trasplantan grupos de células de los islotes (las células que producen la insulina) de un donante de órganos al páncreas para sustituir las que se han destruido.
Otro tratamiento que se está investigando para la diabetes de tipo 1 es la inmunoterapia. Dado que el tipo 1 es una enfermedad del sistema inmunitario, la inmunoterapia es prometedora como forma de utilizar la medicación para desactivar las partes del sistema inmunitario que causan la enfermedad de tipo 1.
La cirugía bariátrica es otra opción de tratamiento indirecto de la diabetes. La cirugía bariátrica es una opción si se tiene diabetes de tipo 2, se es obeso (índice de masa corporal superior a 35) y se considera un buen candidato para este tipo de cirugía. Se observa una gran mejora de los niveles de glucosa en sangre en las personas que han perdido una cantidad significativa de peso.
Por supuesto, se recetan otros medicamentos para tratar cualquier problema de salud existente que contribuya a aumentar el riesgo de desarrollar diabetes. Entre estos problemas se encuentran la hipertensión arterial, el colesterol alto y otras enfermedades relacionadas con el corazón.
¿Se puede prevenir la prediabetes, la diabetes de tipo 2 y la diabetes gestacional?
Aunque los factores de riesgo de la diabetes, como los antecedentes familiares y la raza, no pueden modificarse, hay otros factores de riesgo sobre los que sí se puede ejercer cierto control. Adoptar algunos de los hábitos de vida saludables que se enumeran a continuación puede mejorar estos factores de riesgo modificables y ayudar a reducir las probabilidades de padecer diabetes:
- Sigue una dieta saludable, como la dieta mediterránea o la dieta Dash. Lleve un diario de alimentos y un recuento de calorías de todo lo que come. Reducir 250 calorías al día puede ayudarte a perder ½ libra por semana.
- Realice actividad física. Intenta hacer 30 minutos al día al menos cinco días a la semana. Empiece despacio y trabaje hasta llegar a esta cantidad o divida estos minutos en segmentos más factibles de 10 minutos. Caminar es un gran ejercicio.
- Pierde peso si tienes sobrepeso. No pierdas peso si estás embarazada, pero consulta con tu obstetra sobre el aumento de peso saludable durante el embarazo.
- Reduce tu estrés. Aprende técnicas de relajación, ejercicios de respiración profunda, meditación consciente, yoga y otras estrategias útiles.
- Limite el consumo de alcohol. Los hombres no deben tomar más de dos bebidas alcohólicas al día; las mujeres no deben tomar más de una.
- Dormir una cantidad adecuada de horas (normalmente de 7 a 9 horas).
- Deja de fumar.
- Tomar medicamentos -para controlar los factores de riesgo de enfermedad cardíaca existentes (por ejemplo, presión arterial alta, colesterol) o para reducir el riesgo de desarrollar diabetes de tipo 2- según las indicaciones de su proveedor de atención médica.
- Si cree que tiene síntomas de prediabetes, consulte a su proveedor.
¿Se puede prevenir la diabetes de tipo 1?
No. La diabetes de tipo 1 es una enfermedad autoinmune, lo que significa que el cuerpo se ataca a sí mismo. Los científicos no están seguros de por qué el cuerpo de alguien se ataca a sí mismo. También pueden intervenir otros factores, como los cambios genéticos.
¿Pueden prevenirse las complicaciones a largo plazo de la diabetes?
Las complicaciones crónicas son responsables de la mayoría de las enfermedades y muertes asociadas a la diabetes. Las complicaciones crónicas suelen aparecer después de varios años de niveles elevados de azúcar en sangre (hiperglucemia). Dado que los pacientes con diabetes de tipo 2 pueden tener niveles elevados de azúcar en sangre durante varios años antes de ser diagnosticados, estos pacientes pueden presentar signos de complicaciones en el momento del diagnóstico.
Las complicaciones de la diabetes se han descrito anteriormente en este artículo. Aunque las complicaciones pueden ser muy variadas y afectar a muchos sistemas orgánicos, hay muchos principios básicos de prevención que tienen en común. Entre ellos se encuentran:
- Tome sus medicamentos para la diabetes (pastillas y/o insulina) tal y como se los ha recetado su médico.
- Tome todos sus otros medicamentos para tratar cualquier factor de riesgo (presión arterial alta, colesterol alto, otros problemas relacionados con el corazón y otras condiciones de salud) según las indicaciones de su médico.
- Controle de cerca sus niveles de azúcar en sangre.
- Siga una dieta saludable, como la dieta mediterránea o la dieta Dash. No se salte las comidas.
- Haga ejercicio regularmente, al menos 30 minutos cinco días a la semana.
- Adelgaza si tienes sobrepeso.
- Manténgase bien hidratado (el agua es la mejor opción).
- Deja de fumar, si es que fumas.
- Acuda a su médico con regularidad para controlar su diabetes y estar atento a las complicaciones.
Perspectivas / Pronóstico
¿Qué debo esperar si me han diagnosticado diabetes?
Si tiene diabetes, lo más importante que puede hacer es mantener su nivel de glucosa en sangre dentro de los límites recomendados por su proveedor de servicios sanitarios. En general, estos objetivos son:
- Antes de una comida: entre 80 y 130 mg/dL.
- Aproximadamente dos horas después del inicio de una comida: menos de 180 mg/dL.
Tendrá que seguir de cerca un plan de tratamiento, que probablemente incluirá seguir un plan de dieta personalizado, hacer 30 minutos de ejercicio cinco veces por semana, dejar de fumar, limitar el alcohol y dormir de siete a nueve horas por noche. Tome siempre los medicamentos y la insulina según las indicaciones de su médico.
Vivir con
¿Cuándo debo llamar a mi médico?
Si no le han diagnosticado diabetes, debe acudir a su médico si tiene algún síntoma de diabetes. Si ya le han diagnosticado diabetes, debe ponerse en contacto con su proveedor si sus niveles de glucosa en sangre están fuera de su rango objetivo, si los síntomas actuales empeoran o si desarrolla algún síntoma nuevo.
¿Consumir alimentos azucarados provoca diabetes?
El azúcar en sí mismo no causa directamente la diabetes. Comer alimentos con alto contenido en azúcar puede provocar un aumento de peso, que es un factor de riesgo para desarrollar diabetes. Comer más azúcar de lo recomendado -la Asociación Americana del Corazón recomienda no más de seis cucharaditas al día (25 gramos) para las mujeres y nueve cucharaditas (36 gramos) para los hombres- conlleva todo tipo de perjuicios para la salud, además del aumento de peso.
Todos estos perjuicios para la salud son factores de riesgo para el desarrollo de la diabetes o pueden empeorar las complicaciones. El aumento de peso puede:
- Aumentar la presión arterial, los niveles de colesterol y triglicéridos.
- Aumentar el riesgo de enfermedades cardiovasculares.
- Provocar la acumulación de grasa en el hígado.
- Causa caries.
¿Qué tipos de profesionales sanitarios pueden formar parte de mi equipo de tratamiento de la diabetes?
La mayoría de las personas con diabetes acuden primero a su médico de cabecera. Su proveedor puede remitirle a un endocrinólogo/endocrinólogo pediátrico, un médico especializado en el cuidado de la diabetes. Otros miembros de su equipo sanitario pueden ser un oftalmólogo (médico de los ojos), un nefrólogo (médico de los riñones), un cardiólogo (médico del corazón), un podólogo (médico de los pies), un neurólogo (médico de los nervios y el cerebro), un gastroenterólogo (médico del aparato digestivo), un dietista titulado, un enfermero/auxiliar médico, un educador en diabetes, un farmacéutico, un entrenador personal, un trabajador social, un profesional de la salud mental y un equipo de trasplantes, entre otros.
¿Con qué frecuencia debo consultar a mi profesional sanitario de atención primaria a la diabetes?
En general, si está en tratamiento con inyecciones de insulina, debe acudir al médico al menos cada tres o cuatro meses. Si se trata con pastillas o se controla la diabetes con la dieta, debe acudir al menos cada cuatro o seis meses. Pueden ser necesarias visitas más frecuentes si el nivel de azúcar en sangre no está controlado o si las complicaciones de la diabetes empeoran.
¿Se puede curar o revertir la diabetes?
Aunque parecen preguntas sencillas, las respuestas no lo son tanto. Dependiendo del tipo de diabetes y de su causa específica, puede ser posible o no revertir la diabetes. Revertir la diabetes con éxito se denomina más comúnmente lograr la «remisión».
La diabetes de tipo 1 es una enfermedad del sistema inmunitario con algún componente genético. Este tipo de diabetes no puede revertirse con los tratamientos tradicionales. Necesita insulina de por vida para sobrevivir. La administración de insulina a través de un páncreas artificial (bomba de insulina más monitor de glucosa continuo y programa informático) es la forma más avanzada de mantener la glucosa dentro de un rango ajustado en todo momento, lo que imita más al organismo. Lo más parecido a una cura para el tipo 1 es un trasplante de páncreas o de islotes pancreáticos. Los candidatos a un trasplante deben cumplir unos criterios muy estrictos para ser elegibles. No es una opción para todo el mundo y requiere tomar medicamentos inmunosupresores de por vida y lidiar con los efectos secundarios de estos fármacos.
Es posible revertir la prediabetes y la diabetes de tipo 2 con mucho esfuerzo y motivación. Tendrías que revertir todos los factores de riesgo de la enfermedad. Para ello, hay que combinar la pérdida de peso, el ejercicio físico regular y una alimentación saludable (por ejemplo, una dieta basada en plantas, baja en carbohidratos y grasas saludables). Estos esfuerzos también deberían reducir las cifras de colesterol y la presión arterial hasta situarlas dentro de los límites normales. Se ha demostrado que la cirugía bariátrica (que reduce el tamaño del estómago) consigue la remisión en algunas personas con diabetes de tipo 2. Se trata de una cirugía importante que tiene sus propios riesgos y complicaciones.
Si tiene diabetes gestacional, este tipo de diabetes termina con el nacimiento de su hijo. Sin embargo, tener diabetes gestacional es un factor de riesgo para desarrollar diabetes de tipo 2.
La buena noticia es que la diabetes puede gestionarse, tratarse y controlarse eficazmente. El grado de control de su diabetes de tipo 1 o de tipo 2 es algo que debe discutir con su proveedor de atención médica.
¿Puede matarte la diabetes?
Sí, es posible que si la diabetes no se diagnostica y no se controla (niveles de glucosa muy altos o muy bajos) pueda causar daños devastadores a su organismo. La diabetes puede provocar un ataque al corazón, una insuficiencia cardíaca, un derrame cerebral, una insuficiencia renal y un coma. Estas complicaciones pueden llevarle a la muerte. Las enfermedades cardiovasculares, en particular, son la principal causa de muerte en los adultos con diabetes.
Preguntas frecuentes
¿Cómo afecta COVID-19 a una persona con diabetes?
Aunque tener diabetes no tiene por qué aumentar el riesgo de contraer COVID-19, si contraes el virus, es más probable que tengas complicaciones más graves. Si contraes el COVID-19, es probable que tus niveles de azúcar en sangre aumenten, ya que tu cuerpo está trabajando para eliminar la infección. Si contraes COVID-19, ponte en contacto con tu equipo de salud lo antes posible para informarles.

¿Cómo afecta la diabetes al corazón, los ojos, los pies, los nervios y los riñones?
Los vasos sanguíneos se encuentran en todos los tejidos y órganos de nuestro cuerpo. Rodean las células de nuestro cuerpo, proporcionando una transferencia de oxígeno, nutrientes y otras sustancias, utilizando la sangre como vehículo de intercambio. En términos sencillos, la diabetes no permite que la glucosa (el combustible del cuerpo) llegue a las células y daña los vasos sanguíneos de estos órganos y los que nutren los nervios. Si los órganos, los nervios y los tejidos no pueden obtener los elementos esenciales que necesitan para funcionar correctamente, pueden empezar a fallar. «Funcionamiento correcto» significa que los vasos sanguíneos del corazón, incluidas las arterias, no están dañados (estrechados o bloqueados). En los riñones, esto significa que los productos de desecho pueden ser filtrados de la sangre. En los ojos, significa que los vasos sanguíneos de la retina (zona del ojo que proporciona la visión) permanecen intactos. En los pies y los nervios, esto significa que los nervios se nutren y que hay flujo sanguíneo en los pies. La diabetes provoca daños que impiden su correcto funcionamiento.
¿Cómo puede la diabetes provocar una amputación?
La diabetes no controlada puede provocar un flujo sanguíneo deficiente (mala circulación). Sin oxígeno y nutrientes (suministrados por la sangre), se es más propenso a la aparición de cortes y llagas que pueden dar lugar a infecciones que no pueden curarse del todo. Las zonas del cuerpo más alejadas del corazón (la bomba de la sangre) tienen más probabilidades de sufrir los efectos de un flujo sanguíneo deficiente. Por ello, zonas del cuerpo como los dedos de los pies, las piernas y los dedos de las manos son más propensas a ser amputadas si se produce una infección y la curación es deficiente.
¿Puede la diabetes causar ceguera?
Sí. Como la diabetes no controlada puede dañar los vasos sanguíneos de la retina, es posible la ceguera. Si aún no le han diagnosticado diabetes pero experimenta un cambio en su visión, acuda a su médico de cabecera u oftalmólogo lo antes posible.
¿Puede la diabetes provocar una pérdida de audición?
Los científicos aún no tienen respuestas firmes, pero parece que existe una correlación entre la pérdida de audición y la diabetes. Según la Asociación Americana de la Diabetes, un estudio reciente descubrió que la pérdida de audición era dos veces más común en las personas con diabetes que en las que no la padecían. Además, la tasa de pérdida de audición en personas con prediabetes era un 30% mayor en comparación con las que tenían niveles normales de glucosa en sangre. Los científicos creen que la diabetes daña los vasos sanguíneos del oído interno, pero se necesitan más investigaciones.
¿Puede la diabetes provocar dolores de cabeza o mareos?
Sí, es posible desarrollar dolores de cabeza o mareos si su nivel de glucosa en sangre es demasiado bajo, normalmente por debajo de 70 mg/dL. Esta condición se llama hipoglucemia. En este artículo puedes leer sobre los demás síntomas que provoca la hipoglucemia.La hipoglucemia es común en las personas con diabetes de tipo 1 y puede ocurrir en algunas personas con diabetes de tipo 2 que toman insulina (la insulina ayuda a que la glucosa salga de la sangre y entre en las células del cuerpo) o medicamentos como las sulfonilureas.
¿Puede la diabetes provocar la caída del cabello?
Sí, es posible que la diabetes provoque la caída del cabello. La diabetes no controlada puede provocar niveles de glucosa en sangre persistentemente elevados. Esto, a su vez, provoca daños en los vasos sanguíneos y un flujo restringido, y el oxígeno y los nutrientes no pueden llegar a las células que lo necesitan, incluidos los folículos pilosos. El estrés puede provocar cambios en los niveles hormonales que afectan al crecimiento del cabello. Si tienes diabetes de tipo 1, tu sistema inmunitario se ataca a sí mismo y también puede causar una condición de pérdida de cabello llamada alopecia areata.
¿Qué tipos de diabetes requieren insulina?
Las personas con diabetes de tipo 1 necesitan insulina para vivir. Si tienes diabetes de tipo 1, tu cuerpo ha atacado tu páncreas, destruyendo las células que producen la insulina. Si tiene diabetes de tipo 2, su páncreas produce insulina, pero no funciona como debería. En algunas personas con diabetes de tipo 2, la insulina puede ser necesaria para ayudar a que la glucosa pase del torrente sanguíneo a las células del cuerpo, donde se necesita para obtener energía. Es posible que necesite o no insulina si tiene diabetes gestacional. Si está embarazada o tiene diabetes de tipo 2, su médico comprobará su nivel de glucosa en sangre, evaluará otros factores de riesgo y determinará un enfoque de tratamiento, que puede incluir una combinación de cambios en el estilo de vida, medicamentos orales e insulina. Cada persona es única y también lo es su plan de tratamiento.
¿Se puede nacer con diabetes? ¿Es algo genético?
No se nace con diabetes, pero la diabetes de tipo 1 suele aparecer en la infancia. La prediabetes y la diabetes se desarrollan lentamente a lo largo de los años. La diabetes gestacional se produce durante el embarazo.Los científicos creen que la genética puede desempeñar un papel o contribuir al desarrollo de la diabetes de tipo 1. Algo en el entorno o un virus puede desencadenar su desarrollo. Si tiene antecedentes familiares de diabetes de tipo 1, corre un mayor riesgo de desarrollarla. Si tiene antecedentes familiares de prediabetes, diabetes de tipo 2 o diabetes gestacional, tiene un mayor riesgo de desarrollar prediabetes, diabetes de tipo 2 o diabetes gestacional.
¿Qué es la cetoacidosis diabética?
La cetoacidosis diabética es una enfermedad potencialmente mortal. Se produce cuando el hígado descompone la grasa para utilizarla como energía porque no hay suficiente insulina y, por tanto, la glucosa no se utiliza como fuente de energía. El hígado descompone la grasa en un combustible llamado cetonas. La formación y el uso de cetonas es un proceso normal si ha pasado mucho tiempo desde la última comida y el cuerpo necesita combustible. Las cetonas son un problema cuando la grasa se descompone demasiado rápido para que el cuerpo la procese y se acumulan en la sangre. Esto hace que la sangre se vuelva ácida, lo que constituye una condición llamada cetoacidosis. La cetoacidosis diabética puede ser el resultado de una diabetes de tipo 1 no controlada y, con menor frecuencia, de una diabetes de tipo 2. La cetoacidosis diabética se diagnostica por la presencia de cetonas en la orina o la sangre y por un panel metabólico básico. La afección se desarrolla a lo largo de varias horas y puede causar un coma y posiblemente la muerte.
¿Qué es el síndrome hiperglucémico hiperosmolar no cetósico (HHNS)?
El síndrome hiperglucémico hiperosmolar no cetósico (SHNH) se desarrolla más lentamente (durante días o semanas) que la cetoacidosis diabética. Se produce en pacientes con diabetes de tipo 2, especialmente en personas de edad avanzada, y suele ocurrir cuando los pacientes están enfermos o estresados. Los síntomas incluyen micción frecuente, somnolencia, falta de energía y deshidratación. El HHNS no está asociado a la presencia de cetonas en la sangre. Puede provocar el coma o la muerte. Deberá ser tratado en el hospital.
¿Qué significa si los resultados de los análisis muestran que tengo proteínas en la orina?
Esto significa que sus riñones están permitiendo que las proteínas se filtren y ahora aparezcan en su orina. Esta situación se denomina proteinuria. La presencia continua de proteínas en la orina es un signo de daño renal.
Una nota de la Clínica Cleveland
Hay muchas cosas que puede hacer para prevenir el desarrollo de la diabetes (excepto la diabetes de tipo 1). Sin embargo, si usted o su hijo o adolescente desarrollan síntomas de diabetes, acuda a su profesional sanitario. Cuanto antes se diagnostique la diabetes, antes se podrán tomar medidas para tratarla y controlarla. Cuanto mejor pueda controlar su nivel de azúcar en sangre, más probabilidades tendrá de vivir una vida larga y saludable.
